今回の記事は「安楽死・尊厳死の現在」(松田純著、中公新書)を元にしています。
2001年、オランダは安楽死を合法化した世界で最初の国です。オランダの安楽死法によると、患者の要請に基づいて患者の生命を終結させる医師は次の六つの「注意深さの要件」を満たさなければなりません。
a,生命終結または自死介助への患者の要請が自発的で熟慮されたものであると医師が確信していること
b,患者の苦痛が永続的かつ耐えがたいものであると医師が確信していること
c,患者の病状および予後について、医師が患者に情報提供していること
d,患者の病状の合理的な解決法が他にないと医師および患者が確信していること
e,医師が少なくとももう一人の医師と相談し、その医師が患者に相談し、かつ上記aからdまでに規定された注意深さの要件について書面による意見を述べていること
f,医師が注意深く生命終結を行うか、または自死を介助すること
a~fの注意深さの要件に基づいて安楽死または自死介助を実行した医師は、以下の5部の報告書を自治体の検死官に届け出ます。
1、患者の病歴、病状、治療の現状と見通しなど
2、安楽死への患者の要請が熟慮され、持続性をもつか
3、生命終結に関する患者の明示的な要請
4、セカンドオピニオンを得るための他の医師との相談、およびその医師からの助言
5、生命終結の実際の行為
自治体の検死官は検死を行い、書類を参照して遺体に不自然なところがないかを確認します。問題がなければ、遺体は埋葬または火葬されます。
検死官は検死の報告書とともに、医師から提出された5部の報告書を地域安楽死審査委員会に送ります。ここで上記のa~fの注意深さの要件が満たされているかを判定します。地域安楽死審査委員会は医師、法律家、倫理学者の3名で構成され、ここでの審査が通れば、実行した医師に結果を通知して、案件は終わります。もし審査に通らなければ、その裁定結果と書類全ては検察に送られ、医師が刑事訴追される可能性が出てきます。
安楽死法が施行された2002年に安楽死の届け出数は2000件未満でした。その後は増加していき、2017年には6600件になり、オランダの年間死者数の4.4%を占めます。
ところで、安楽死には、医師が死期を早めるための薬などを投与する積極的安楽死と、医師が死期を遅くするための治療を行わない消極的安楽死があります。日本では積極的安楽死と消極的安楽死を明確に区別しますが、オランダではそれらを区別せず、どちらも統計上は安楽死としています。その代わり、自死のための致死薬を医師が処方して患者自ら服用することを「自死介助」として、安楽死と区別して集計しています。その集計結果が下のようになります。
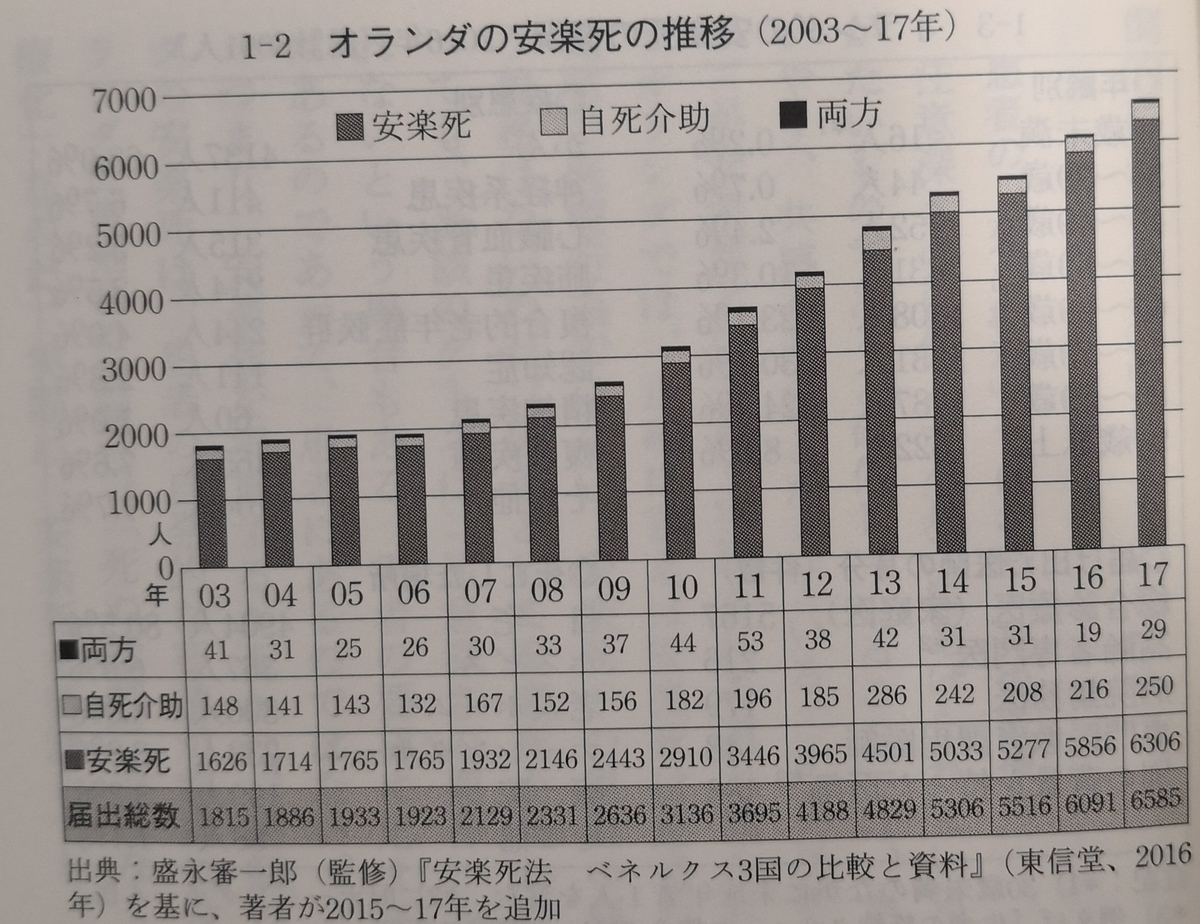
上のグラフで「両方」とあるのは、患者自らの服用によってうまくいかなかった場合に、医師が最終的に処置を行うケースです。処方された致死薬を患者自らが服用する場合、途中で薬を吐き出したりすることがあります。それは返って悲惨な結末を招くので、医師による致死薬の直接投与(積極的安楽死)がオランダでは推奨されています。医師が直接手を下すよりも、患者が致死薬を服用してくれた方が医師の精神的負担は軽いと思うかもしれませんが、オランダの医師はそう考えません。上記の危険性があるので、医師は自ら致死薬を投与する方が安心らしいです。
オランダの地域安楽死審査委員会は毎年、前年度の全報告書の中で、要件を満たしていないと判定された案件について、また、要件を満たしていると判定されたけども議論になった案件について、匿名性を保持したうえで公表しています。それとは別に保険研究開発機構の調査チームが、安楽死の実施状況について、5年ごとに系統的に調査し、その評価結果を国内外に公表しています。その評価結果によると、「すべり坂」(公共政策にすると、障害などを抱えた弱い立場にある人が家族や社会の負担とされ、本人の意思に反して被害を受ける可能性が増大すること)は起こっていないようです。むしろ、安楽死を希望する者は高学歴者に多いそうです。
私の実体験からしても、これはうなずけます。日本で終末期医療の講演をさせてもらったことがあるのですが、そこに出席している高齢者は明らかに知的レベルの高い方たちでした。
安楽死法が成立したら、「すべり坂」ができると恐れている障害者はいるかもしれませんが、必ずしもそうでないことをオランダの例は示しています。とはいえ、ナチスのT4作戦のようなことが絶対に起きないように、有効な事後調査体制は必要不可欠です。
次の記事に、安楽死の問題について、さらに記述しておきます。